
| 第1部 | 腎臓の悪化を防ぐ食事管理 |
| 講演② | 東京女子医科大学第二病院腎臓内科教授 佐中 孜先生 |
松村 それでは続きまして腎臓を悪くさせないための食事管理につきまして、東京女子医科大学第二病院腎臓内科教授の佐中孜先生にお話をお伺いしたいと思います。
佐中先生の略歴を簡単に御紹介させていただきますと、鳥取大学を御卒業になられまして、東京女子医科大学人工腎臓センターの内科に入局なさって、途中でカルフォルニア州立大学のデイビス校の腎臓内科ですとか、ニューヨーク州立大学の医療センターなどにも行ってらっしゃいます。
現在は東京女子医科大学の第二病院の内科教授として日々お仕事してらっしゃいますが、いろんな学会活動もたくさんしてらっしゃる先生でございます。それでは佐中先生よろしくどうぞお願いいたします。(拍手)
 |
| 佐中 孜先生 |
佐中 皆さんこんにちは。ただ今紹介いただきました、第二病院内科の佐中でございます。
この中でまだ透析の前だという人は何人ぐらいいらっしゃるんでしょうか。ちょっと手を挙げていただけますか。ああ、たくさんいらっしゃいますね。安心しました。
私はこの会の母体が透析をしている人たちが多いんじゃないかなと思ったものですから、今日の話はちょっと皆さんには合わないのかなあと思って心配して来たんですけども、まあこんなにたくさんいらっしゃいます。また透析している方も実は今日の私の話は決して無駄にはなりません。
私は透析してない人もいろんな意味で役に立つのじゃないかなあということを考えながら今日参りました。と申しますのはいろんな病気ございます。例えばその代表選手悪性腫瘍、ガン。これは自分で治すことはできません。やっぱりだれかに頼む。医者に頼んで退治してもらうということしかできません。せいぜい、ガンにならないような工夫、例えばたばこは吸うのやめましょうというようなこともあるでしょうし、食事でもあんまり熱いもの食べるのやめましょうとかいうのもあるでしょう。そういう予防するという工夫はあります。しかし一度ガンになったら、これはちょっとなかなか大変じゃないでしょうか。どうでしょう。
しかし今日の話の腎臓病、これは意外と自分で何とかすることができるのです。多分きょうおいでの方は「まあ、そうは言っても慢性腎不全。1度なったらもう透析療法まっしぐらだよ」というふうに思っている方も多分多いと思います。そういう部分も確かにあります。
それはもう過去の考え方じゃないかなと考えています。というのはやっぱり時期が非常に重要なんです。非常に時期を心得て、早い時期からその腎臓病であるということを自分の中に認識して、そしてそれに正面きって立ち向かうということで、自分自身の力でもって、その腎臓病を治すことができるんじゃないかなというふうに思います。
目指すは寛解
というわけで慢性腎不全に対しても理想は高く持ちましょう。やっぱり目指すのは寛解です。
治るというのはなかなか難しいんです。治るというのは次の日から病院に来なくていいということ。ですから治るということはちょっと無理でもしかし寛解ということ、一たん小康を得て、しかし病院には来ると。それ以上悪くはならない。これを私たち寛解というふうに呼ぶことにします。
そういう意味では慢性腎不全、目ざすのは寛解です。ですからその寛解のためにどういう食事療法が必要なのかということをきょう話をさせていただきます。時間がないのでどちらかというと蛋白制限食の話が中心になると思います。
このスライドは我々の腎臓をもうちょっと細かく見ているわけですが、これは糸球体という尿がもともとの尿がつくられるところです。そしてそのさらに先に続くのが尿細管というところです。
これはほぼ正常の、多少この尿細管は異常ですけども、正常に近い、これは正常の糸球体ですが、こういう顔つきを当初はしております(図1)。
 |
| 図1 |
ところが慢性腎不全になると先ほどとは大いに異なって、時間が経過するに従ってこの糸球体はどんどんどんどん壊れて、最終的にはこんなまさにつぶれるという表現がふさわしい糸球体に移り変わって、これを年余にわたって経過していくわけです(図2)。
 |
| 図2 |
私たちが寛解を目指すということになると、糸球体がおしつぶされたような状態で寛解を目指すなんていうことはとてもできません。これは神様だってできないです。
しかしながら、もしこの中間にある状態なら、これはもしかしたら寛解するかもしれないのです。そこまで私たちは希望を持っていい。慢性腎不全は、自分の力でそれができるんです。
悪くなる理由は
そういう慢性腎不全が、ではどういう理由で悪くなっていくのか。もちろん原因はさまざまあります。
先ほどの飯野先生の話でも慢性糸球体腎炎、糖尿病性腎症たくさんあります。これらの腎臓病が腎不全にまで悪化させるのかということを我々は大いに知る必要があります。
何でしょうか、まず蛋白尿ですか、蛋白尿というのは実は腎臓病のこの結果です。さっき検尿の勧めの話がありました。蛋白尿があるということは腎臓があるということのあかしです。ところがその蛋白尿があると、慢性腎不全の悪化の原因になる。従って蛋白尿を減らすということ。これは慢性腎不全にならないようにする。悪化させないということにもつながります。 ですから蛋白尿を見ながら蛋白尿を減らす努力をすればいいということです。
また蛋白質に関連した尿毒症毒素、これもやっぱり腎不全の原因です。糸球体がつぶれてきますと、当然のことながら血中にふえてまいります。体液中にふえてまいります。そういうそれは結果です。
しかしその結果がまた慢性腎不全の原因になるんです。ですからそういう毒素がふえないような、そういう生活をすれば慢性腎不全から免れることができるのです。それほど難しい話ではないわけです。
尿毒症毒素のような腎障害性物質は実は糸球体をつぶす。糸球体硬化症と呼んでいる状態にします。
そしてその糸球体硬化症がまた慢性腎不全に、腎機能低下に結びつくというこういった悪循環が生まれる。この悪循環を引きずっているのが慢性腎不全です。
ですからこの悪循環を断ち切るようなことすればいい。その断ち切る方法が低蛋白食事療法だったり、経口吸着薬だったりというわけです。ですから慢性腎不全の寛解も決して夢ではないというわけです(図3)。
 |
| 図3 |
ちょっと見づらくて申しわけないんですが、私の外来、これは平成10年の暮れにちょうど第二病院の方に移って5年になります。それまでは、東京女子医大の腎センター、河田町にある腎センターにおりました。
第二病院に移ってから、腎臓病の患者さんが800人ぐらい私の外来にきていますが、そのうちで慢性腎不全との範疇に入る人たちはまあ半数ぐらいです。
その中の人たちで、私の外来から、ちょっとわかりにくいですが、全体の新規導入の人は大体年間50人ぐらいです。私の外来から透析療法に、入っていった人たちは10人ぐらいです。
ですからきょうお話させていただくことは決して大ぶろしきでもないというふうに聞いていただいても結構だと思います(図4)。
 |
| 図4 |
IgA腎症の場合
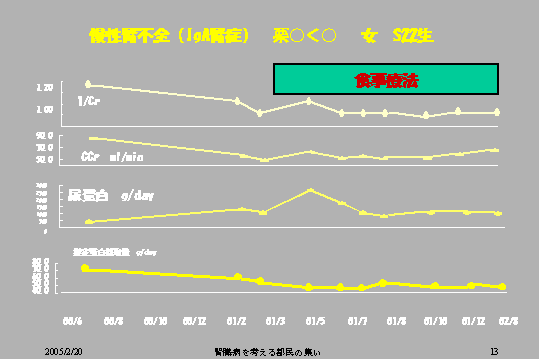
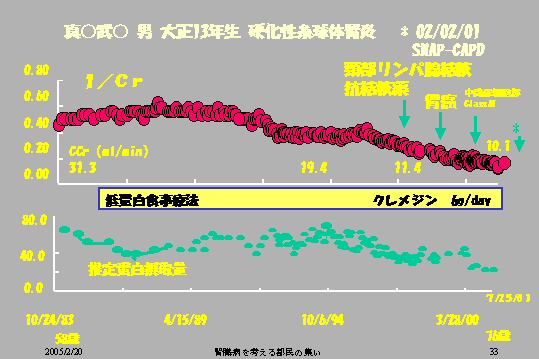
これはIgA腎症の患者さんです。IgA腎症というのはIgAという物質が、糸球体に沈着、たまっていく、そういうことを特徴とする腎臓病ですが、20年ぐらいして徐々に徐々に、このクレアチニン分の1という腎機能指標が低下してまいります。
クレアチニンクリアランスという腎機能、これも低下してまいります。そして尿蛋白も最初は、1グラム以下0・5グラムくらいだったのが、1グラムぐらいにだんだんふえてくるというふうに、徐々に徐々に悪くなって最終的に慢性腎不全になっていく。これがIgA腎症の特徴です(図5)。
| 図5 |
こういうふうにして低下する傾向にあったクレアチニンクリアランス、すなわち腎機能は、この時期を境目としてまた横ばいになり、最近は少し改善してきています。
低蛋白食事療法、つまり尿毒症毒素を下げるような治療、あるいは尿蛋白が減らせるような治療をすると、慢性腎不全を寛解させるということも決して夢ではない、ということをこの患者さんは身をもって私たちに教えてくれてるわけです。
ですからこういう患者さんの、いろんな悩み、これを私たちはやっぱり共有して、そしてそれを私たちの中に新たに実現させていくということ、これはそんなに難しいことではない、この患者さんは言わばパイオニアです。ですから非常に、多分つらかったと思います。が、この自分自身の情報を皆さんに提供してもいいということを言ってくれたので、きょうこのスライドを持ってきました(図6)。
 |
| 図6 |
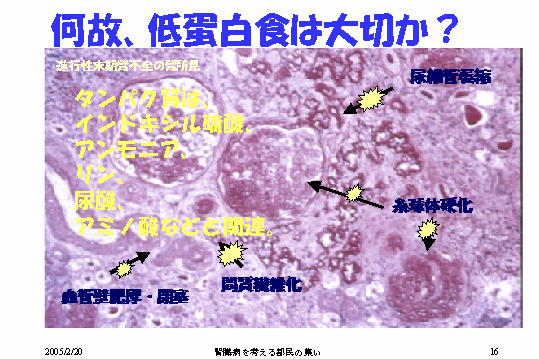
そういう意味で、じゃあなぜ低蛋白食事療法が大切か、今申し上げたようなことがかかわってきます。そして食事療法というのはまさにこの蛋白尿を減らすという効果もあるし、また尿毒症毒素を減らすという効果もあるのです。
これらを減らすということは、実は蛋白に関連した物質、インドキシル硫酸か、アンモニアか、リンか、尿酸か、アミノ酸の一部などの尿毒症毒素を減らすことになります。このことによって尿細管の障害を抑制することができる、そしてひいては糸球体の硬化を抑制することができる、あるいはひいては間質の繊維化を抑制することができる。
また血圧をコントロールするということによって血管壁の肥厚閉塞そういうものを抑制することができる、従って慢性腎不全は寛解ということは夢じゃないというわけです(図7)。
低蛋白食事療法、1日25グラムから30グラム、これがやっぱり目標です。しかし25グラムにするということはなかなか難しい。30グラムから40グラム、これならば我々凡人も可能だということであります。
もしかしたら40から50グラムぐらいまでで、いいかもしれない、これは要するにほかの経口吸着薬などを併用する、そういうことによってなかなかこの厳密にやりきれないために起きる低蛋白食事療法の不完全な部分を経口吸着薬で補えば、この30グラムに相当する効果を得られることができるというわけです(図8)。
 |
 |
| 図7 | 図8 |
糖尿病腎症の場合
次に非常に多くなっている糖尿病性腎症ですけれども、実は糖尿病性腎症、私の外来に大体300人ぐらいの糖尿病性腎症の患者さんがいらっしゃいます。
そういった患者さんを通して、最近特に考えられるのは、制限というよりも、どう工夫するかということが大切ということです。工夫によってかなり食べやすい低蛋白、低エネルギー食というのができるというわけです。
糖尿病性腎症はもとが糖尿病ですから、糖尿病をコントロールすればいいということで、まさに食事療法としてはこれはもう願ったりかなったりというのが糖尿病性腎症で、むしろやりやすいという面さえあるわけです。ですから糖尿病性腎症の方はそういうことを念頭に置いて、むしろ糖尿病性腎症だからこそ食事療法は有効なんだというふうに考えて、そして糖尿病性腎症と向き合っていただきたいと思います。
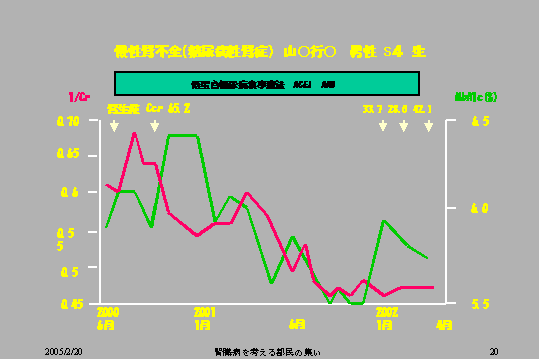
この方は糖尿病性腎症で腎生検、腎臓から細胞をとって、非常に糸球体がつぶれてる、糸球体がもう大体三つのうち二つはつぶれています。そういう糖尿病性腎症、腎不全の人です。クレアチニンクリアランスで見ると65、100を正常とすると65%というわけです。
糖尿病の人は実は過剰濾過というのがあって、微妙にこのクレアチニンクリアランスが高く表現されます。ですから本当の値は30から40ぐらいなんだと思います。そういう糖尿病性腎症の方に低蛋白食事療法をし、かつ、ヘモグロビンA1c、さきほどヘモグロビンA1cの話が出ていましたけれども、そのヘモグロビンA1cをできるだけ正常化する。この人は6・0から5・5の間にコントロールいたします。
そういたしますとクレアチニン分の1で表される腎機能は、最初はこのように低下する一途だったんですが、血糖コントロールがうまく行き始めると、それは横ばいになって現在でもこの値を維持すると、これをもってしても慢性腎不全の寛解ということは夢じゃない、この人の場合もっと早い時期からそういうことが実現していれば、もう少しいい状態で横ばいというのが維持できただろうと思います(図9)。
 |
| 図9 |
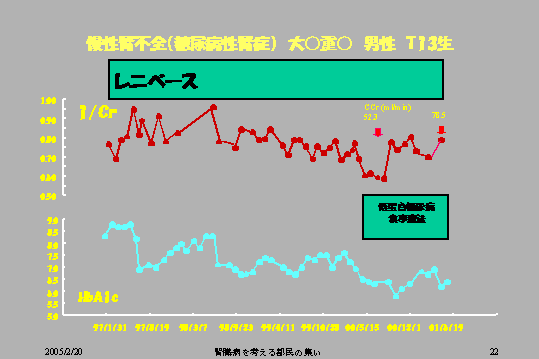
この患者さんも同じように、いくら血圧をコントロールしても低蛋白食事療法あるいは血糖コントロールをちゃんとしなければ、やっぱりクレアチニン分の1で表される腎機能はどんどんどんどん悪くなるんです。食事療法を自分自身でしっかりやるということが大切です。
この目安は簡単なんです。ヘモグロビンA1cを見ていけばいいわけですから、月に1回病院にきてヘモグロビンA1cをはかって、きちんと正常化しているところにあれば、次には腎機能はまたよくなるんだな、と希望を持ちながらこの日々外来に来る、あるいは日々の食生活を送ればいいわけで、そういうふうにすることによってクレアチニン分の1は、また決して正常ではないけども、この低下傾向からむしろ上昇し、改善し、そしてその値を維持するのです。
この患者さんも現在も同じような調子で、この値、ほぼ同じ値で外来に来てくれてますけれども、実現できます。こういうことをもっと早くからやればよかっただろうというふうに思うわけです(図10)。
 |
| 図10 |
低リン食について
次に、低リン食、これは実は透析を受けている方、これは骨の問題、二次性副甲状腺機能亢進症、そういう問題でリンを制限しろと言われています。実はこのまだ透析を受ける前の患者さんたち、この人たちも低リン食が非常に大切なんです。
これは、ちょっと変なスライドになって申しわけないんですが、縦軸がクレアチニンクリアランスで表される腎機能です。
横軸が経過ですが、通常食というのはたっぷりとリンを食べて、1グラム、これは極端に1・8グラムこれちょっとあり得ませんけれども、非常にたっぷりとリンを食べて、つまりたっぷりとお肉を食べてということです。
そしてエネルギーも2,500、日本人でこんなに食べる人いませんけども、非常に食べてという通常食をやると、予想通り腎機能はどんどん悪くなるわけです。低リン食に、あるいは低蛋白食にすると、腎臓の機能低下はおさまりますよということを表して、非常に興味深い結果なんです(図11)。
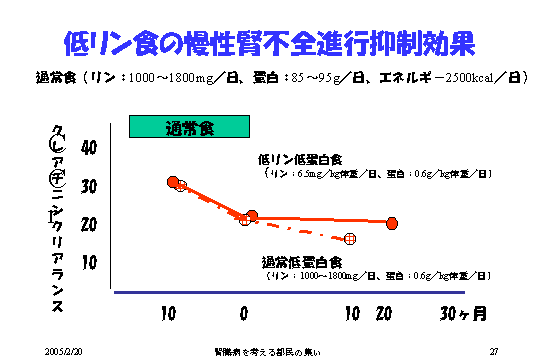 |
| 図11 |
これは動物実験をするともっとそれをはっきり見ることができます。
これは血清クレアチニン値ですが、血清クレアチニン値は通常食であるとどんどん悪くなって、ここで腎臓をとって無理やり腎不全にしているわけですが、そこにリンを下げて低リン食、低蛋白食にすると、そうするといったん上がった血清クレアチニン値はそのまま横ばいになるというふうにして、要するにこの通常食よりも低い値に維持されるということから、低リン食が腎機能の悪化を抑えるということを示しているわけです
(図12)。
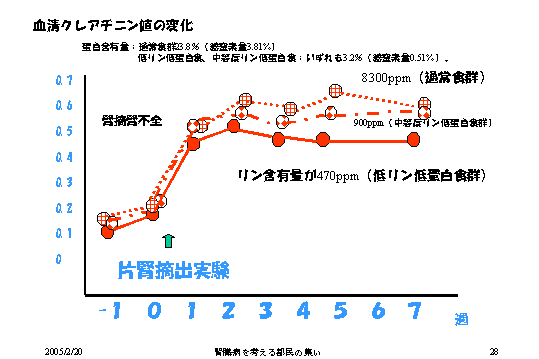 |
| 図12 |
それはどういうふうにしたら超えないようにすることができるかということですが、こちらは実は尿中のリンの値と、それからクレアチニンクリアランスの相関を見たものですが、尿中のリンがこの600を超える、そうするとクレアチニンクリアランスが上昇してくる、月当たりの悪化程度を見ているわけですが、ですからこの上がってくるというのはどんどん悪化するという意味なんです。
つまり600を超えるような食事療法をすると腎臓の機能がどんどんどんどん低下する、しかし600を下げるような食事療法、できれば400ミリグラムぐらいの食事療法をすると、むしろ逆にこの低下が治まるということをこれ示して、ちょっとここマイナスが、プラスプラスでこちらがマイナスなんですが、むしろ改善するということを示しています。というふうにして、1日400ミリグラムを超えないような食事療法をすること、これが大切なんです(図13)。
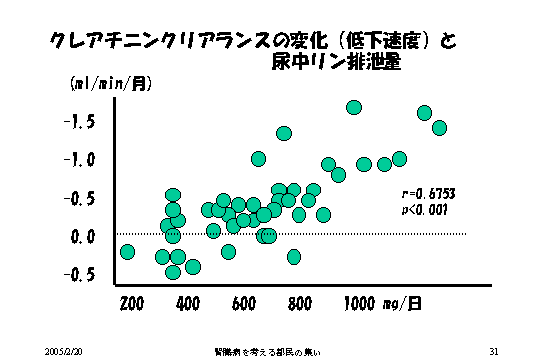 |
| 図13 |
食事療法の大切さ
この患者さんはクレアチニンクリアランスが8・4です。ですから、もうこの時は透析療法まっしぐらというわけで、シャントをつくって私のところに透析に入れてくれと、透析を始めてくれということで紹介されてきた患者さんです。
この患者さんに1度も食事療法したことないというわけで、じゃあ低蛋白食事療法やってみるかと最初は80グラムぐらいでおいでになりましたが、じゃあやってみようよということで40グラムの食事療法、30グラムの食事療法いたしました。
そうすると先ほどの患者さんたちと同じようにクレアチニンクリアランスが全く横ばいです。10ぐらい、多少改善しています。
そのうちにもうちょっと食事療法をやってみるということで、今度はリンの排泄量を参考にしながら、このつまり蛋白摂取量はここで横ばいになって少しふえてるんです。
ふえて微妙に5グラムとか10グラム微妙にふえている。この5グラム、10グラムが非常に重要なんです、患者さんにとっては。食事療法が長続きできるかどうか。つまりちょっとでも、ほんの少しふやして、しかしリンの排泄量はしっかりと制限して、この人300グラムぐらいでしょうか、ちょっとこちらから見えないんですが、しっかりとリンを制限するようにすると、そうするとその結果として慢性腎不全の進行は抑えられているというわけです。(図14)
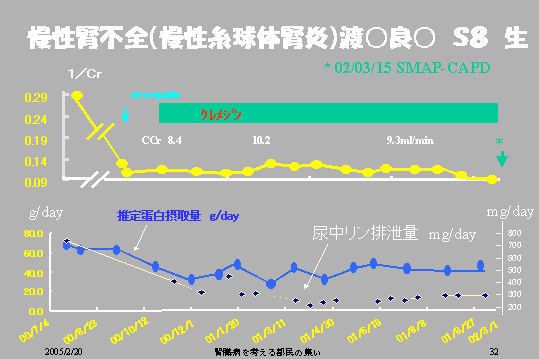 |
| 図14 |
この患者さんは20年来私の外来に来た人ですが、クレアチニンクリアランス30ml/分です。
30でもうずっと横ばいです。さすがに80近くになっていろんなことがありました、ガンもありました、結核もありました、そういうことが重なってどんどん悪くなりましたけれども、しかしその値は、まだまだ、残念ながらつい最近透析療法にさすがに入っていただきましたけれども、無理をすれば透析しなくても日々を送ることはできたんだろうと思うんですけど、そういったいろいろな事件がある、つまり医学的な事件があるとそれなりに腎臓悪くなりますけれども、それまではこのように非常に長い間、こういったクレアチニンクリアランス30から20の間を維持すると、こういった食事療法をしているからであります(図15)。
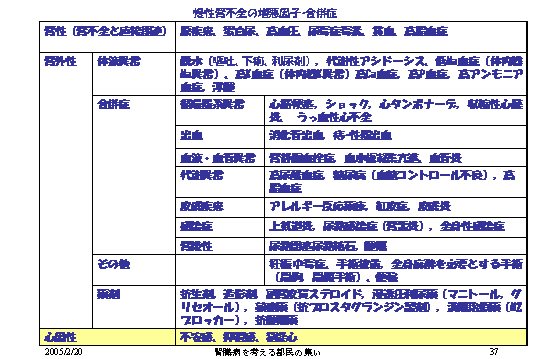
実は慢性腎不全の増悪因子、たくさんあるんです。ですからやっぱり病院に今私、最初に慢性腎不全、自分で治せるよというふうに申し上げました。
しかしやっぱり病院に行かないといけません。それはたくさんたくさんこの増悪因子が、合併症があるからですが、ここのところがちょっと重要なんです(図16)。
 |
 |
| 図15 | 図16 |
少しずつ気長に
慢性腎不全の食事療法、結論的には、「鬱まず」あれやこれや考えずに、たゆまず常に少しずつ気長に、しかし気楽にやる、時には1週間に1回ぐらいぽかやってもいいんじゃないの。確かにそうです。そういうこともいいだろうと思います。しかし基本的なところは、やはり気長にやる、たゆまずやると、こういうことが重要であります。
信用できないという人がいれば私たちのところでは1週間のクリニカルパスをつくって、例えば食事療法だと大体1週間でこの、いろんなことを食事の調査をしたり、病院食の説明をしたり、ビデオを使ったり、あるいはこの昼食を使って食事の内容を指導したりというようなことを1週間コースでやっていますので、まあ入院していただくというのもいいんじゃないかなというふうに思います。ニーレの会という会もやっています。ホームページもあります。どうぞ「www.ni‐re.com」どうぞアクセスをしていただけます。それは私に似たような顔の人間が出てきてそれなりのお答えをすることができると思います。どうもご静聴ありがとうございました(図17)。
 |
| 図17 |
松村 佐中先生ありがとうございました。でも、本当「病は気から」とよく申しますけれども、心因性の部分でかなり違ってくるし、またそれが増悪因子の最たるものだというお話は皆さんやっぱり明るく生きなきゃいけないなとお思いになったんじゃないかと思います。
東腎協 号外 2004年11月
Index
最終更新日:2005年2月20日
作成:K.Atari